Durante años, el ojo seco fue entendido como una de las principales barreras para el uso de lentes de contacto. Sin embargo, el avance en la comprensión de la superficie ocular, junto con el desarrollo de materiales más biocompatibles, ha cambiado esta visión. Hoy, más que excluir al paciente con alteraciones lagrimales, el reto clínico consiste en identificar, tratar y estabilizar la homeostasis de la película lagrimal antes de iniciar o continuar una adaptación.
Este cambio de enfoque es relevante porque el éxito en contactología ya no depende únicamente de lograr una buena corrección óptica. También exige evaluar el entorno biológico sobre el cual se apoya el lente. Una superficie ocular inflamada, inestable o hiperosmolar puede comprometer la comodidad, reducir el tiempo de uso, aumentar la fricción y favorecer la deserción del paciente. Por ello, la evaluación lagrimal debe dejar de ser un paso complementario y convertirse en una parte central del criterio clínico.
La definición actual de ojo seco lo describe como una enfermedad multifactorial asociada con pérdida de la homeostasis de la película lagrimal, acompañada de síntomas oculares, inestabilidad, hiperosmolaridad, inflamación, daño de la superficie ocular y posibles alteraciones neurosensoriales. Esta visión permite entender que el problema no se limita a la cantidad de lágrima, sino que involucra su calidad, distribución, composición y capacidad para sostener una superficie ópticamente estable.
En América Latina, esta discusión adquiere especial importancia. El consenso LUBOS ha permitido dimensionar una realidad regional que durante mucho tiempo careció de datos propios, con prevalencias elevadas de ojo seco y factores ambientales particulares. La altitud, la exposición a ambientes secos, la climatización, la contaminación y el uso intensivo de dispositivos digitales pueden modificar la dinámica del parpadeo y afectar la estabilidad lagrimal. A esto se suman factores como tabaquismo, cosméticos perioculares, pestañas postizas y el uso de medicamentos sistémicos, entre ellos antihistamínicos, antidepresivos, tranquilizantes y algunos tratamientos antiglaucomatosos.
Por esta razón, la anamnesis debe ser amplia y dirigida. No basta con preguntar si el paciente siente resequedad. Es necesario explorar hábitos visuales, tiempo frente a pantallas, síntomas al final del día, condiciones laborales, uso de maquillaje, antecedentes alérgicos, enfermedades sistémicas, medicamentos y experiencia previa con lentes de contacto. Esta información permite anticipar riesgos y definir si el paciente requiere tratamiento previo antes de iniciar la prueba de lentes.
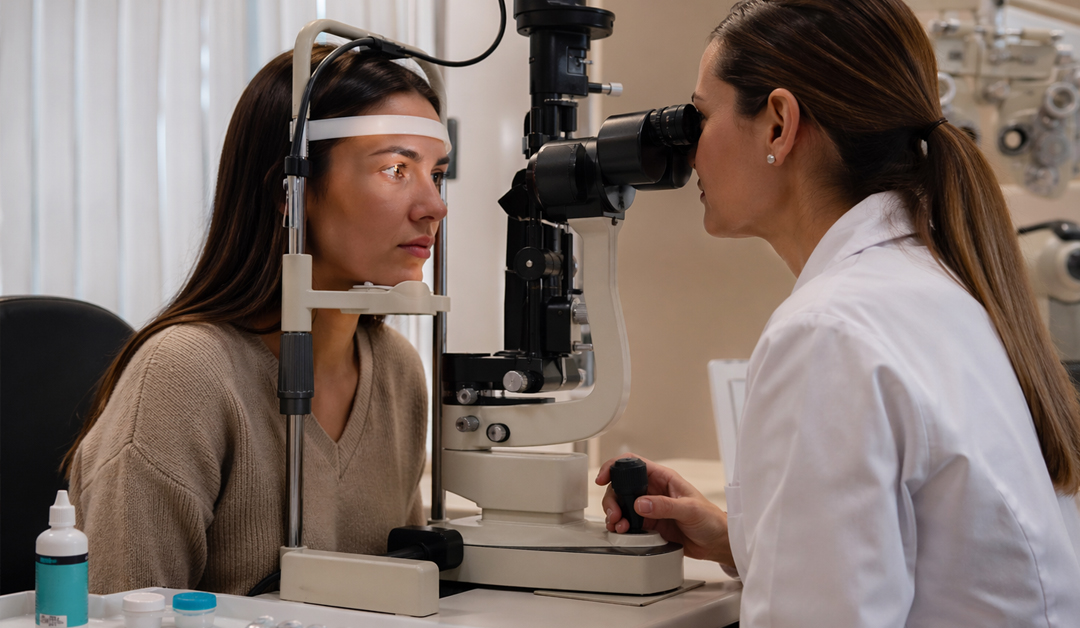
La lámpara de hendidura sigue siendo una herramienta fundamental para transformar la sintomatología en hallazgos clínicos observables. La evaluación del menisco lagrimal, el tiempo de ruptura lagrimal, la tinción corneal y conjuntival, la conjuntiva palpebral y la función de las glándulas de Meibomio aporta información clave para clasificar el tipo de alteración y orientar el manejo. En este punto, el uso correcto de fluoresceína, filtros adecuados y tiempos de observación suficientes puede marcar la diferencia entre una evaluación superficial y una verdadera lectura de la superficie ocular.
Uno de los errores frecuentes en la práctica es adaptar lentes sobre una superficie ocular que aún se encuentra inflamada. En estos casos, el lente puede convertirse en un factor adicional de estrés mecánico, incluso si el material es avanzado. Por ello, el pretratamiento debe entenderse como una etapa clínica necesaria, no como una recomendación opcional. Lubricantes libres de preservantes, agentes viscoelásticos como el hialuronato de sodio, componentes lipídicos y osmoprotectores pueden ayudar a restaurar condiciones más favorables para la adaptación, siempre de acuerdo con el perfil del paciente y la severidad del cuadro.
Además del tratamiento tópico, la educación del paciente es decisiva. Enseñar técnicas de parpadeo consciente, especialmente en usuarios intensivos de pantallas, reforzar la higiene palpebral, orientar sobre el retiro adecuado de cosméticos y explicar la relación entre superficie ocular y comodidad con los lentes ayuda a mejorar la adherencia. En este escenario, el profesional no solo prescribe un dispositivo óptico, sino que acompaña un proceso de restauración y mantenimiento de la salud ocular.
La selección del lente también debe responder a este nuevo paradigma. Los materiales han evolucionado desde hidrogeles convencionales hacia hidrogeles de silicona y diseños con gradiente de agua, orientados a mejorar la transmisibilidad al oxígeno, la humectabilidad y la interacción con el párpado. El concepto biomimético adquiere relevancia porque busca reducir la fricción, mejorar la estabilidad de la película lagrimal sobre el lente y minimizar el impacto mecánico del parpadeo sobre la superficie ocular.
En este contexto, la comodidad no debe interpretarse como una percepción aislada del paciente, sino como el resultado de múltiples factores: estabilidad lagrimal, integridad epitelial, función meibomiana, diseño del lente, material, módulo de elasticidad, humectabilidad y educación en el uso. Cuando uno de estos componentes falla, aumentan las probabilidades de incomodidad, abandono o complicaciones asociadas.
La adaptación moderna de lentes de contacto exige, entonces, una mirada más amplia. Diagnosticar antes de adaptar, tratar antes de probar y acompañar antes de concluir son pasos esenciales para mejorar los resultados. El paciente con ojo seco no necesariamente debe ser excluido del uso de lentes de contacto, pero sí requiere una evaluación más rigurosa y un manejo individualizado.
En síntesis, la homeostasis lagrimal se ha convertido en un criterio decisivo para el éxito en contactología. La pregunta ya no es solo qué lente necesita el paciente, sino en qué condiciones se encuentra la superficie ocular que recibirá ese lente. Para el especialista, este cambio representa una oportunidad: pasar de una adaptación centrada en la compensación óptica a una práctica clínica orientada a preservar la salud ocular, mejorar la experiencia de uso y reducir la deserción.
Artículo basado en el programa de IACLE de Franja TV “Lentes de contacto y ojo seco”: