
INTRODUCCIÓN
En el ojo, la úvea está compuesta por el iris, el cuerpo ciliar y la coroides, estructuras que cumplen importantes papeles en la función ocular. La uveítis se define como la inflamación de cualquiera de estas estructuras y, según el área anatómica afectada, se puede clasificar en uveítis anterior (iritis o iridociclitis), intermedia (pars planitis), posterior (retinocoroiditis o coriorretinitis) y panuveitis (afección de toda la úvea). Además de la clasificación anatómica, la uveítis también se clasifica según su curso clínico en aguda, subaguda, crónica, recurrente o no recurrente.
Clínicamente, la uveítis puede presentarse con ojo rojo (hiperemia ciliar), visión borrosa, dolor ocular, lagrimeo, fotofobia, miosis, opacidad del humor acuoso debido a la fuga de proteínas desde los capilares, celularidad en cámara anterior, precipitados queráticos, los cuales, según su apariencia, clasifican la uveítis en granulomatosa (precipitados grandes, amarillentos en “grasa de carnero”) y no granulomatosa (muy finos, pequeños, blanquecinos) que pueden orientar a un diagnóstico u otro; se puede encontrar sinequias, cambios en la presión intraocular, hipopion, vitreítis, edema e hiperemia de disco óptico, edema macular, exudados perivasculares, retinitis etc. La presentación de los síntomas, dependen del área afectada en el ojo.
Según diversos estudios, la prevalencia de uveítis se estima entre 38 a 714 por cada 1,000 habitantes, con una incidencia estimada entre 17 a 52 por 100,000 habitantes por año, por lo que es considerada una de las principales causas de morbilidad ocular. La uveítis anterior es la más común de todas en el mundo, puede llegar a representar hasta el 90% de todos los casos de uveítis en los países occidentales, y entre el 30 al 80% de estas se cataloga como idiopática (no se encuentra una causa subyacente). La uveítis posterior es la segunda forma más común de uveítis y representa entre el 15 al 30%; la uveítis intermedia se presenta hasta en el 15 % de los casos y la prevalencia de la panuveitis puede variar considerablemente según la región geográfica (más común en África, Asia y Sur América).
La etiología de la uveítis se divide en dos categorías: causas infecciosas y causas no infecciosas. Las causas infecciosas que son entre 30 a 50% de los casos, pueden ser infecciones virales (herpes, VIH, citomegalovirus, parotiditis varicela, Epstein Barr), bacterianas (tuberculosis, micobacterias, sífilis, Lyme, leptospirosis, rickettsias), parasitarias (toxoplasma, toxocara, cisticercosis, acanthamoeba) y fúngicas (candidiasis, histoplasmosis, aspergilosis, coccidioidomicosis, criptococosis). Las uveítis no infecciosas pueden ser de origen oftalmológico (facogénicas, ciclitis heterocrómica de Fuchs, asociadas a LIO, coroidopatías, epitelitis pigmentaria retiniana aguda, síndrome de puntos blancos evanescentes, oftalmía simpática, retinitis pigmentosa) o de origen sistémico (artritis, sarcoidosis, espondilo-artropatías, enfermedad inflamatoria intestinal, enfermedad de Behcet, enfermedad de Vogt-Koyanagi-Harada, vasculitis sistémicas, síndrome TINU, lupus, síndrome de Sjögren, síndromes paraneoplásicos, síndrome antifosfolípidos). Cuando la causa no se logra identificar se denomina idiopática las cuales pueden estar asociadas o no a presencia de HLA-B27.
Una de las etiologías de la uveítis, es la inducida por fármacos, que, aunque rara, es una causa muy importante, en especial la inducida por vacunas. Se ha descrito en la literatura asociación de uveítis con la aplicación de las vacunas para la hepatitis B, (principal causa de uveítis asociada a vacunación), contra VPH, BCG, triple viral, influenza, varicela, difteria-tétanos-pertusis (DPT) y neumococo, que pueden generar cualquier tipo de uveítis, principalmente anterior, la mayoría tienden a tener una buena recuperación con el manejo adecuado y la pérdida visual permanente es rara. Las uveítis asociadas a vacunación son infrecuentes, con una prevalencia baja de aproximadamente 0.5%, y una incidencia de 8 a 13 por cada 100.000 personas año, esto muchas veces debido al infra registro que se tiene de este efecto secundario de las vacunas. La patogenia exacta de la uveítis secundaria a la vacunación es aún desconocida, sin embargo, se han propuesto algunos mecanismos que podrían explicar esta reacción, entre estos se encuentran infección directa inducida por cepas vivas de vacunas vivas atenuadas, adyuvantes o aditivos (como las sales de aluminio) que generan una reacción autoinmune, mimetismo molecular entre partículas usadas para la inmunización y estructuras oculares que activan el sistema inmune, entre otros.
A continuación, se describe el caso clínico de una paciente con uveítis bilateral anterior, secundaria a la aplicación de vacunación con Pfizer contra COVID-19.
PRESENTACIÓN DEL CASO
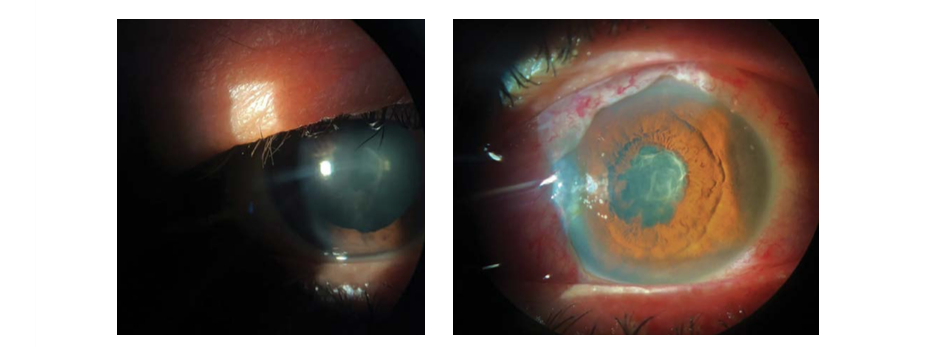
Mujer de 53 años, ama de casa, sin antecedentes de importancia, quien acudió a consulta particular de oftalmología, por cuadro clínico de 4 días de evolución de dolor intenso en el ojo izquierdo, y fotofobia bilateral, refiriendo únicamente aplicación de la segunda dosis de vacuna Pfizer para COVID-19 el día de inicio de los síntomas. Al examen físico hiperemia conjuntival en ambos ojos, mayor en ojo izquierdo, agudeza visual de 20/40 en ojo derecho y percepción de movimiento de manos a 50 cm en ojo izquierdo, refracción con dilatación: ojo derecho: +1.25 -0,75 x 150, en ojo izquierdo impracticable, test de colores, estereopsis y rejilla de Amsler normal en ojo derecho y anormal en ojo izquierdo, al examen pupilar reflejo fotomotor y consensual normales en ojo derecho y disminuido en ojo izquierdo secundario a la presencia de sinequias pupilares posteriores. En ambos ojos membrana inflamatoria sobre la cápsula anterior del cristalino, celularidad en cámara anterior ojo derecho de ++ a ++++, y en ojo izquierdo celularidad de ++++, fondo de ojo normal en el ojo derecho e impracticable en el izquierdo por opacidad de medios, a la gonioscopia ángulo estrecho con presión intraocular normal en ambos ojos. Ver Figura 1.
Se consideró paciente con diagnóstico clínico de uveítis bilateral, mayor en ojo izquierdo, se dio manejo con corticoide y midriático, se solicitaron paraclínicos de control y diagnóstico para uveítis: anticuerpos antinucleares (ANAs), factor reumatoideo, HLA-B27, proteína C reactiva (PCR), hemograma, VSG, uroanálisis, FTA-ABS, VDRL, PPD, Toxoplasma IgG e IgM, radiografía de tórax y se indicó control con resultados.
La paciente asistió a consulta de control a los 6 días, al examen físico se encontró disminución de la membrana inflamatoria en un 50%, traía resultados de exámenes solicitados todos dentro de parámetros normales, por lo que se descartaron causas infecciosas o sistémicas, y se consideró el cuadro de uveítis bilateral secundario a vacunación con Pfizer contra COVID-19, se continuó igual tratamiento y se adicionó colirio analgésico AINE. Paciente acudió nuevamente a control a los 15 días, con mejoría visual y sintomática, en ambos ojos aún con leve membrana con pigmento en cámara anterior del cristalino y mínima celularidad (+), gonioscopia con ángulo abierto en ambos ojos. Se continuó manejo escalonado con corticoide, y en el control a los 20 días posteriores, tenía resolución completa del cuadro clínico, se indicó lubricación ocular y se dio de alta.
DISCUSIÓN
Con el advenimiento de la pandemia por COVID-19, se ha llevado a cabo el desarrollo de múltiples vacunas, las cuales han mostrado un buen resultado en prevenir la enfermedad grave y muerte por esta infección, sin embargo, como con cualquier fármaco o medicamento, han surgido reportes de efectos secundarios adversos a la vacunación, en su mayoría posterior a la segunda dosis. Dentro de los descritos más comúnmente en la literatura se encuentran: dolor y eritema en sitio de la aplicación, febrícula o fiebre, escalofríos, cefaleas, astenia, diarrea y reacciones alérgicas; menos frecuente se han informado efectos oculares relacionados principalmente con la alteración de la agudeza visual como diversos tipos de retinopatías, síndrome de puntos blancos evanescentes múltiples, uveítis, parálisis del nervio facial, parálisis del sexto par craneal, entre otras enfermedades y ha llamado la atención que muchos de estos efectos se asemejan a las alteraciones oculares reportadas en la enfermedad por COVID-19.
Una de las manifestaciones oculares post-vacunacion más relevante es la reportada en el caso descrito previamente: la uveítis, entidad de la que se ya se han hecho algunos reportes de series de casos retrospectivos, encontrándose en estos, que las vacunas que más se han visto implicadas con el desarrollo de este evento, son las de ARNm como lo son BNT162b2 de Pfizer-BioNTech y mRNA-1273 de Moderna-NIAID, especialmente con la aplicación de segundas dosis. Según algunas hipótesis, estas vacunas podrían estar generando una respuesta inadecuada del sistema inmunológico activando vías proinflamatorias (interferón I, NF-kB) que ocasionan autoinmunidad, y también se ha encontrado que existe una semejanza entre fragmentos de péptidos de la vacuna y autopéptidos uveales, lo que podría explicar estos efectos oculares.
En el caso presentado en este artículo, se encontró una posible causalidad entre el inicio de una uveítis anterior bilateral, con la aplicación de la vacuna BNT162b2 de Pfizer- BioNTech, la cual es al parecer la que más ha tenido relación con los efectos adversos oculares secundarios a la vacunación por COVID-19, ya que es de la que se han hecho la mayoría de reportes de este evento, que aunque poco frecuente, es importante, y del cual se han realizado reportes de casos a nivel mundial. Por este motivo es necesario que se realicen estudios más específicos para determinar con mayor seguridad la relación que puede existir entre las vacunas COVID-19 y la aparición de efectos secundarios oculares, en especial de la uveítis, dado que es una patología que ya se ha determinado puede ser originada por diversos tipos de vacunación, lo que hace sospechar que también pueda ser causada por las vacunas desarrolladas actualmente contra el SARS-COV-2. Son efectos que deben tener una identificación oportuna, de los cuales se debe hacer una estrecha vigilancia, especialmente para evitar complicaciones y secuelas permanentes o a largo plazo.
AGRADECIMIENTO a la doctora Diana Rivera Hayek – Oftalmóloga, quien aportó la información e historia clínica para la elaboración del caso.
REFERENCIAS
1. A. Martínez-Berriotxoa, A. Fonollosa, J. Artaraz, Aproximación diagnóstica a las uveítis, Revista Clínica Española, Volume 212, Issue 9, 2012, Pages 442-452, https://doi.org/10.1016/j.rce.2011.12.004.
2. Theodora Tsirouki, Anna Dastiridou, Chrysanthos Symeonidis, Ourania Tounakaki, Irini Brazitikou, Christos Kalogeropoulos & Sofia Androudi (2018) A Focus on the Epidemiology of Uveitis, Ocular Immunology and Inflammation, 26:1, 2- 16, DOI: 10.1080/09273948.2016.1196713
3. Pitts Crick, R., & Tee Khaw, P. (2003). A TEXTBOOK OF CLINICAL OPHTHALMOLOGY (3rd ed., pp. 176 – 181). London: David C. Broadway.
4. James, B., Chew, C., & Bron, A. (2002). Lecture notes on ophthalmology. (9th ed., pp. 90 – 99). Oxford: Blackwell Science.
5. Gueudry, J., & Muraine, M. (2018). Anterior uveitis. Journal francais d’ophtalmologie, 41(1), e11–e21. https://doi.org/10.1016/j.jfo.2017.11.003
6. Agarwal, M., Dutta Majumder, P., Babu, K., Konana, V. K., Goyal, M., Touhami, S., Stanescu-Segall, D., & Bodaghi, B. (2020). Drug-induced uveitis: A review. Indian journal of ophthalmology, 68(9), 1799–1807. https://doi.org/10.4103/ijo.IJO_816_20
7. Eleiwa, T. K., Gaier, E. D., Haseeb, A., ElSheikh, R. H., Sallam, A. B., & Elhusseiny, A. M. (2021). Adverse Ocular Events following COVID-19 Vaccination. Inflammation research: official journal of the European Histamine Research Society … [et al.], 70(10-12), 1005–1009. https://doi.org/10.1007/s00011-021-01506-6
8. Santovito, L. S., & Pinna, G. (2021). Acute reduction of visual acuity and visual field after Pfizer-BioNTech COVID-19 vaccine 2nd dose: a case report. Inflammation research: official journal of the European Histamine Research Society … [et al.], 70(9), 931–933. https://doi.org/10.1007/s00011- 021-01476-9
9. Ng, X. L., Betzler, B. K., Testi, I., Ho, S. L., Tien, M., Ngo, W. K., Zierhut, M., Chee, S. P., Gupta, V., Pavesio, C. E., de Smet, M. D., & Agrawal, R. (2021). Ocular Adverse Events After COVID-19 Vaccination. Ocular immunology and inflammation, 1–9. Advance online publication. https://doi.org/10.1080/09273948.2021.1976221
10. Maleki, A., Look-Why, S., Manhapra, A., & Foster, C. S. (2021). COVID19 Recombinant mRNA Vaccines and Serious Ocular Inflammatory Side Effects: Real or Coincidence? Journal of ophthalmic & vision research, 16(3), 490–501. https://doi.org/10.18502/jovr.v16i3.9443
11. Renisi, G., Lombardi, A., Stanzione, M., Invernizzi, A., Bandera, A., & Gori, A. (2021). Anterior uveitis onset after bnt162b2 vaccination: is this just a coincidence?. International journal of infectious diseases: IJID: official publication of the International Society for Infectious Diseases, 110, 95–97. https://doi.org/10.1016/j.ijid.2021.07.035
12. Rabinovitch T, Ben-Arie-Weintrob Y, Hareuveni-Blum T, et al. Uveitis following the BNT162b2 mRNA vaccination against SARS-CoV-2 infection: a possible association. Retina (Philadelphia, Pa.). 2021 Aug. DOI: 10.1097/iae.0000000000003277. PMID: 34369440.
13. Pan, L., Zhang, Y., Cui, Y., & Wu, X. (2021). Bilateral uveitis after inoculation with COVID-19 vaccine: A case report. International journal of infectious diseases: IJID: official publication of the International Society for Infectious Diseases, 113, 116–118. Advance online publication. https://doi.org/10.1016/j.ijid.2021.09.075.






Yo también tengo uveitits luego de muchísimos años y me vacuné con Moderna (3 dosis)