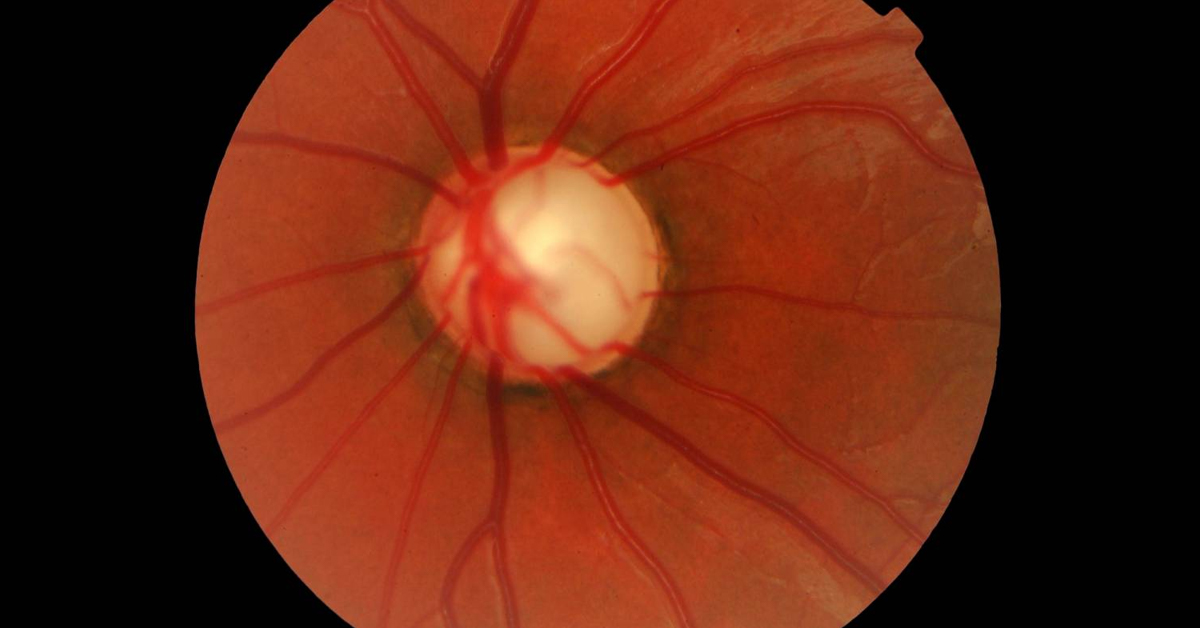
El glaucoma es una de las patologías más graves, que lleva a cuestas una de las causas más importantes de ceguera en el mundo. En la progresión de la enfermedad, esta tiene carácter progresivo, en donde la pérdida de células ganglionares, va generando daño en el nervio óptico. Por la naturaleza misma de esta patología, puede llegar a estados avanzados que comprometen severamente la salud ocular y la visión. (1)
El interrogante que surge en este caso es: ¿cuáles son las características clínicas del glaucoma en sus fases más avanzadas? ¿cuál es el verdadero daño que un glaucoma avanzado produce?
Para responder a estos interrogantes, se establece que el glaucoma se encuentra en estado avanzado, cuando se evidencia la presencia de daño en el nervio óptico, como una relación copa-disco ≥0.9, pérdida de campo visual (CV) en los hemicampos tanto superior como inferior, y/o una zona defectuosa que invade los 5° de fijación. También se afirma que, existe una estrecha relación entre la anormalidad de los índices del CV, y la pérdida de capa de fibras nerviosas de la retina, en los pacientes con glaucoma primario de ángulo abierto. (GPAA).
Aunque no existe consenso contundente acerca de las características específicas del glaucoma avanzado, la clasificación de Hodapp–Parrish–Anderson (HPA) se usa mucho en estudios científicos. Esta clasificación se basa en los siguientes criterios:
- La extensión general del daño glaucomatoso, la cual se calcula usando la desviación media (DM), y el número de puntos defectuosos reportados en el mapa de probabilidad de desviación del patrón Humphrey Statpac-2, en la prueba de umbral completo, en la prueba 30-2.
- La proximidad del defecto al punto de fijación. Entre más se acerque, mayor severidad. En estudios recientes, se ha mostrado un punto de corte mayor de 12dB de DM en la campimetría de Humphrey, para confirmar el estado avanzado del glaucoma. Dado lo anterior, la clasificación HPA ha sido muy bien aceptada y adoptada, como el caso del Instituto Nacional para la Atención y Excelencia en Salud (NICE) por su sigla en inglés. En resumen, entonces, se consideran como hallazgos de glaucoma avanzado los siguientes ítems: DM≥ 12dB, o más del 50% de los puntos (37) deprimidos, en un nivel por debajo del 5%, o más de 20 puntos deprimidos en un nivel por debajo del 1% en el patrón de desviación. También se puede encontrar al menos la presencia de 1 punto en los 5° centrales, con una sensibilidad de 0 dB. Otro hallazgo indicativo de glaucoma avanzado, es la existencia de puntos dentro de los 5° centrales, con una sensibilidad de 15 dB en ambos hemicampos. (2)(3)
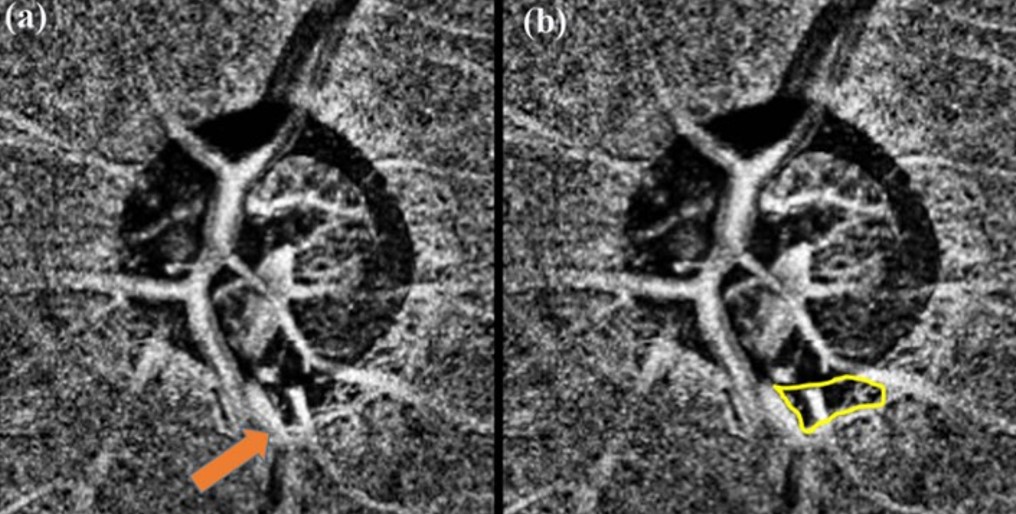
Rao et al 2020, reporta que, en pacientes con glaucoma, la realización de OCT-angiografía (OCTA) es una herramienta que proporciona hallazgos muy importantes, como es la reducción de la densidad vascular en las áreas peripapilar y macular, y también se puede observar la pérdida completa de la coriocapilar en regiones específicas de atrofia peripapilar; normalmente a estas lesiones, se les conoce como “atrofia microvascular de capa profunda” (MvD) por su sigla en inglés, y generalmente se encuentran en la región inferior del disco.
Se estableció que estos cambios característicos en OCTA, se correlacionan topográficamente con los cambios funcionales manifestados en el examen del CV, y con los cambios que se ven en el OCT convencional como son: cambios en la capa de fibras nerviosas de la retina en el área peripapilar, y en el espesor de las capas internas de la retina en la mácula. De lo anterior se destaca, que el análisis de MvD podría ser un marcador importante en el análisis de la progresión del daño glaucomatoso; por ejemplo, en cuanto al defecto de lámina cribosa, se observó que los pacientes que tenían cambios más marcados en MvD, también tenían mayores defectos locales de lámina cribosa, y reducción de la densidad vascular peripapilar.
Finalmente, se encontraron correlaciones entre la presencia y severidad de MvD, y las hemorragias del disco, en una forma directamente proporcional al daño glaucomatoso. OCTA entonces, permite la visualización y análisis de la reducción de la densidad microvascular, la presencia de MvD, los defectos de lámina cribosa, y la comparación de otras medidas de capas de fibras que se utilizan normalmente en el reporte de OCT. Ver figura 1. (1)
Gessesse et al 2020, realizó un estudio con el fin de determinar la utilidad de la valoración del glaucoma avanzado con la rejilla de Amsler, en pacientes con glaucoma avanzado. Encontró que la prueba de rejilla de Amsler en modo negro sobre blanco, tuvo una sensibilidad de 80.4%, una especificidad de 95.4%, un valor predictivo positivo de 93%, y un valor predictivo negativo de 85.1%. Por otro lado, la aplicación de la prueba de la rejilla en modo blanco sobre negro, mostró valores sensiblemente menores. Se concluye con este estudio que, la rejilla de Amsler en ambos modos representa una herramienta útil en la determinación de la severidad del glaucoma. (3)
El monitoreo de la progresión del glaucoma, sobre todo en estado avanzado, con el uso de herramientas como CV Humphrey, OCT, OCTA y rejilla de Amsler, permite establecer el grado de daño, y predecir la pérdida de funcionalidad visual del paciente, para tomar decisiones apropiadas en el manejo.
REFERENCIAS
- Rao HL, Pradhan ZS, Suh MH, Moghimi S, Mansouri K, Weinreb RN. Optical Coherence Tomography Angiography in Glaucoma. J Glaucoma. 2020;0000000000001463(4):312–21.
- Kastner A, King AJ. Advanced glaucoma at diagnosis: current perspectives. Eye [Internet]. 2020;34(1):116–28. Available from: http://dx.doi.org/10.1038/s41433-019-0637-2
- Gessesse GW, Tamrat L, Damji KF. Amsler grid test for detection of advanced glaucoma in Ethiopia. PLoS One [Internet]. 2020;15(3):1–11. Available from: http://dx.doi.org/10.1371/journal.pone.0230017