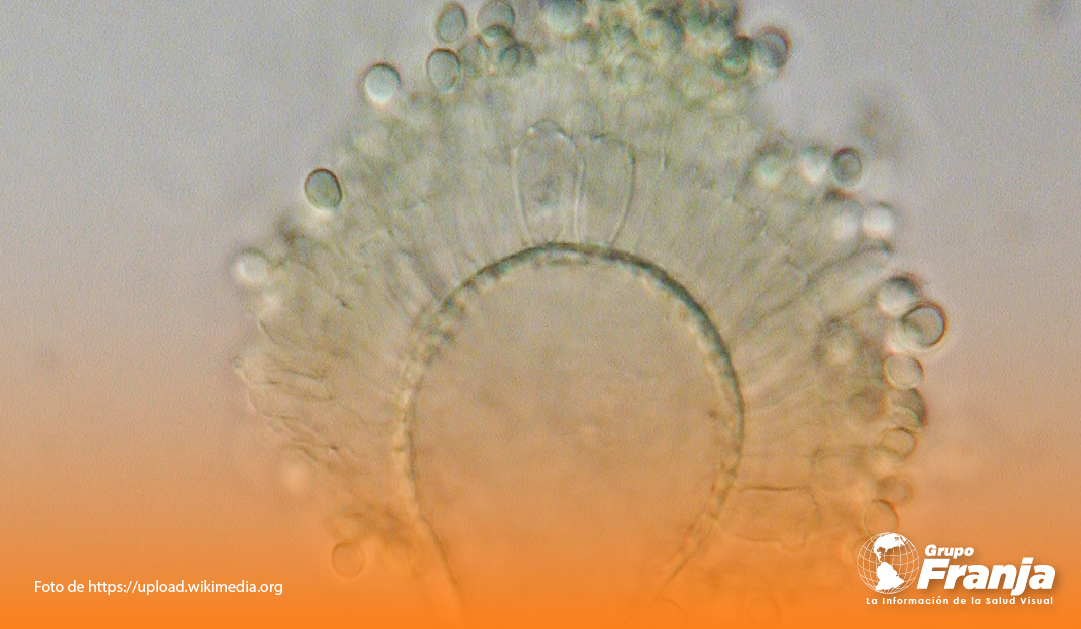
Al hablar de queratitis micótica, se está haciendo referencia a una infección severa causada por hongos, cuyas consecuencias potencialmente nefastas son la destrucción del estroma, la perforación corneal, cicatrices corneales y endoftalmitis. De hecho, se ha tenido que recurrir al trasplante corneal para restaurar la visión. Cuando el ojo llega a estados tan severos, es porque probablemente se realizó un diagnóstico errado, se suministró un tratamiento poco efectivo para el hongo causante, o se enfrentó una resistencia por parte del microorganismo. (1)(2)
Se ha establecido que la incidencia de queratitis micótica en el mundo depende en gran parte de la ubicación geográfica y los cambios en el clima, también dependerá del sistema de agricultura y las características socioeconómicas de un país. Hongos tipos levadura como la Cándida, o filamentosos como el Fusarium y Aspergillus, son los más prevalentes al caracterizar la etiología de la enfermedad. Ahora bien, los hongos filamentosos afectan más en regiones tropicales y subtropicales, mientras que las levaduras prevalecen en climas más bien templados. Adicional a lo anterior, es necesario identificar claramente factores de riesgo como son: el trauma ocular con plantas, el uso de lentes de contacto, y el uso de corticosteroides o antibióticos por tiempo prolongado. (1)(3)
Queratitis filamentosa. A la izquierda, visualización a través de la lámpara de hendidura. A la derecha, a través de microscopía confocal in vivo observándose la hiperreflectancia de los filamentos. (4)
Por otro lado, se ha descrito que el diagnóstico de queratitis micótica representa un reto importante, debido a la diversidad de los patógenos causantes y a las manifestaciones clínicas. Además de los factores de riesgo, se debe prestar atención a signos clínicos como: infiltrados blanquecinos, placas endoteliales, hipopión, y úlcera corneal cuya superficie tiene apariencia de pasta dental. También es importante destacar que los bordes de las lesiones pueden tener aspecto plumoso y pueden estar acompañadas de lesiones satélites que rodean a la úlcera principal. Adicionalmente, se ha visto que fuera del área de la infiltración celular, el estroma se edematiza menos que en una lesión bacteriana. Por otra parte, el hipopión también puede tener un aspecto más fibrinoso. Otro aspecto clave es la presencia de pigmento, el cual es más frecuente en mohos. (1)(2).
Como apoyo diagnóstico, no se deben pasar por alto pruebas de tinción o cultivo del tejido infectado. Sin embargo, el diagnóstico rápido y exacto es muchas veces limitado y de poco acceso. A pesar de ello, el método de tinción rápido y la prueba KOH han mostrado ser mejores, aunque con cierto grado de fallo en los valores positivos debido a diferentes factores que influyen como las características del tejido. Por otra parte, técnicas de identificación morfológica como la microscopía confocal requieren un alto grado de experticia y en algunos casos no proveen la mejor resolución para identificar al patógeno, especialmente cuando se extienden en la superficie corneal los infiltrados de células inflamatorias. (1)
Continuando con las técnicas diagnósticas para detectar invasión micótica en la córnea, es preciso mencionar las técnicas moleculares como la PCR (reacción en cadena de polimerasa, y la secuenciación de ADN, que se caracterizan por tener una sensibilidad y especificidad bastante altas. Sin embargo, también representan dificultades como el alto costo, el riesgo de contaminación cruzada, riesgo de falsos negativos y complicaciones con la manipulación de las muestras. (1)
Dadas las circunstancias, las investigaciones al respecto deben buscar nuevos métodos con el fin de identificar los patógenos de manera más efectiva y rápida. En este sentido, Rui Tian et al. (2020) han encontrado que el gen TLR4, es un gen diferencialmente expresado (GDE) representativo específicamente para queratitis bacteriana, mientras que el gen SOD2 sería un GDE representativo para queratitis micótica. Tal vez esta expresión de genes específica sea crucial en el desarrollo de nuevos métodos de diagnóstico. Por su parte, Parthiban et al. (2019) describen una disminución de la glicoproteína zinc-α-2 (ZAG) en muestras de lágrimas de pacientes con queratitis por Aspergillus flavus, mediante la detección del proteoma de muestras de lágrima de pacientes con diferentes etapas de la infección. Ante esto, estudios previos revelaron un aumento de ZAG en muestras lagrimales de pacientes con queratitis por Fussarium.(1)
Con lo anterior, los investigadores sugieren que los niveles de ZAG podrían ser un indicador para detectar infecciones por Aspergillus flavus o Fussarium solani, en etapas iniciales de la infección. En otros escenarios de investigación, se está trabajando en construir algoritmos de inteligencia artificial con base en el análisis automático y entrenado a través de la alimentación de bases de datos de imágenes y fusión imagenológica. De hecho, será aplicable la detección de hongos a través de smartphones específicamente dotados con sensores, filtros y dispositivos fluorescentes especiales que permitan la observación de los hongos. Continuando con los avances, se está trabajando también en el perfeccionamiento de técnicas como la sonda de caspofungina o la microscopía de dos fotones, para que sea más específica la detección oportuna de crecimiento micótico en la córnea. (1)(4)
Al avanzar la ciencia diagnóstica de la queratitis micótica, se establecerán mejores procesos de prevención y tratamiento oportuno de la enfermedad, evitando consecuencias graves en la visión de los pacientes.
Referencias
1. Sha XY, Shi Q, Liu L, Zhong JX. Update on the management of fungal keratitis. Int Ophthalmol [Internet]. 2021;41(9):3249–56. Available from: https://doi.org/10.1007/s10792-021-01873-3
2. Donovan C, Arenas E, Ayyala RS, Margo CE, Espana EM. Fungal keratitis: Mechanisms of infection and management strategies. Surv Ophthalmol [Internet]. 2022;67(3):758–69. Available from: https://doi.org/10.1016/j.survophthal.2021.08.002
3. Ahmadikia K, Aghaei Gharehbolagh S, Fallah B, Naeimi Eshkaleti M, Malekifar P, Rahsepar S, et al. Distribution, Prevalence, and Causative Agents of Fungal Keratitis: A Systematic Review and Meta-Analysis (1990 to 2020). Front Cell Infect Microbiol. 2021;11(August):1–12.
4. Niu L, Liu X, Ma Z, Yin Y, Sun L, Yang L, et al. Fungal keratitis: Pathogenesis, diagnosis and prevention. Microb Pathog [Internet]. 2020;138:103802. Available from: https://doi.org/10.1016/j.micpath.2019.103802