La del intestino está compuesta por más de 100 trillones de microorganismos cuyas funciones abarcan desde el apoyo para el metabolismo de los nutrientes, hasta la protección contra patógenos. El perfil de la microbiota de cada ser humano depende de múltiples factores, tales como: estilo de vida, ejercicio físico, cultura, índice de masa corporal y hábitos alimenticios. (1)
En la actualidad, se considera que la microbiota es la formación de comunidades ecológicas de todos los microorganismos que viven en el ambiente, en donde están incluidas las bacterias, virus, y hongos; ahora bien, el término microbioma se refiere a los genomas de esos microorganismos, y por ende, el “proyecto del microbioma humano” describe esos genomas residentes en el cuerpo. (1,2)
En modelos experimentales murinos en donde se indujo disbiosis intestinal, se observó un aumento de respuesta de ojo seco y un incremento de las células T efectoras en la superficie ocular. Es como si los sujetos del experimento hubiesen desarrollado características del síndrome de Sjögren tales como: pérdida de las células de goblet, disrupción de la barrera epitelial corneal, y dacrioadenitis. Esto hace suponer la existencia de un eje intestino-ojo-glándula lagrimal-microbioma. (3,4)
Una de las razones para creer esto, es que, por ejemplo, entre los principales componentes bioactivos de los comensales intestinales, están los ácidos grasos de cadena corta (SCFA, por su sigla en inglés) como el lactato, acetato, propionato y butirato, los cuales son el resultado de la fermentación bacteriana de nutrientes con alta cantidad de fibra. Estos SCFA son una de las principales fuentes de energía para los enterocitos y los colonocitos. Aunque se sabe que la mayoría de los SCFA se producen y también metabolizan en el intestino, también se conoce que pequeñas cantidades de ellos salen del colon y viajan al torrente sanguíneo por la vena porta o la circulación sistémica. Esta podría ser una explicación para los efectos de los SCFA en células adiposas, inmunes, y neuronales, localizadas lejos del intestino; en este caso, el ojo. (3)
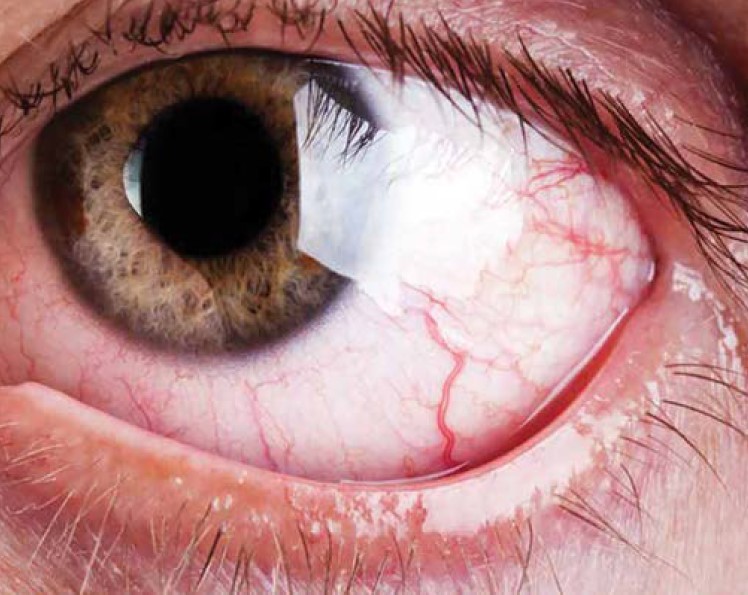
ENFERMEDAD DE OJO SECO
En la enfermedad de ojo seco, siempre se ha descrito que la superficie ocular es un complejo sistema compuesto por estructuras como la córnea, conjuntiva, glándulas de Meibomio, glándulas lagrimales, y la red neural; sin embargo, también debería considerarse el microbioma como un componente esencial de este sistema. Aunque se ha establecido que la protección de la superficie ocular se debe a diferentes tipos de células inmunes, también se conoce que la superficie ocular asociada al tejido linfoide, está compuesta por los sistemas inmunes mediados por mucosa asociados preferiblemente a la conjuntiva y al tejido del drenaje lagrimal. De esta manera, la activación del sistema inmune de la superficie ocular está regulado por los sistemas inmunes innato y adaptativo, los cuales están mediados por las células T y los anticuerpos secretados por las células plasmáticas. Ahora bien, la microbiota no se considera esencial en la homeostasis de la superficie ocular; sin embargo, Dong et al., caracterizaron todos los componentes bacterianos y virales de la microbiota de la superficie ocular para la tolerancia inmune, como similares al microbioma intestinal. (1)
Teniendo en cuenta lo anterior, se pueden relacionar las alteraciones del status del microbioma de la superficie ocular, con alteraciones de la homeostasis de la misma, y, en relación con la microbiota intestinal, existen estudios que sugieren que los cambios en la osmolaridad que se observan en pacientes con blefaritis y ojo seco, se podrían relacionar con el desequilibrio de la microbiota intestinal. Estudios clínicos generalmente muestran que tanto en síndrome de ojo seco como en síndrome de Sjögren hay cambios en la composición de Bacteroidetes y Firmicutes, así como cambios en los géneros Faecalibacterium, Prevotella y Bifidobacterium. Paiva et al., encontraron que la diversidad de la microbiota intestinal era inversamente proporcional a la enfermedad ocular y sistémica. (1,2)
CONCLUSIÓN
Aún hay mucho que decir acerca de la microbiota intestinal con relación a la salud general y las enfermedades autoinmunes. Para ello, se deben aumentar los esfuerzos en aprovechar los avances de la metagenómica. En este punto, aún está por aclarar el hecho de que exista una fuerte correlación entre las manifestaciones del síndrome de Sjögren y la disbiosis intestinal, así como el análisis que indica que diferentes tipos de disbiosis intestinal distintiva que afecta el ojo seco autoinmune, también se puede acompañar con características disbióticas intestinales que se superponen en otro tipo de enfermedades. Por otro lado, esta correlación entre el microbioma intestinal y el ocular, lleva a avances en el desarrollo de medicamentos basados en la administración de probióticos y prebióticos en el manejo del síndrome de ojo seco. En este sentido, al administrar fármacos de prueba como estos en modelos murinos, se ha mostrado una reducción significativa de los signos clínicos relacionados con ojo seco, debido a los posibles mecanismos protectores, y su influencia en la respuesta inmune. (2,4)
REFERENCIAS
- Napolitano P, Filippelli M, Davinelli S, Bartollino S, dell’Omo R, Costagliola C. Influence of gut microbiota on eye diseases: an overview. Ann Med [Internet]. 2021;53(1):750–61. Available from: https://doi.org/10.1080/07853890.2021.1925150
- Moon J, Yoon CH, Choi SH, Kim MK. Can Gut Microbiota A ff ect Dry Eye Syndrome ? Int J mole. 2020;21(8443):1–28.
- Trujillo-Vargas CM, Schaefer L, Alam J, Pflugfelder SC, Britton RA, Paiva CS de. The Gut-Eye-Lacrimal Gland-Microbiome Axis in Sjögren Syndrome. Ocul Surf. 2020;18(2):1–25.
- Moon J, Choi SH, Yoon CH, Kim MK. Gut dysbiosis is prevailing in Sjögren’s syndrome and is related to dry eye severity. PLoS One. 2020;15(2):1–14.





