La psoriasis es una enfermedad de tipo inflamatorio mediada por la respuesta inmune. Su etiología es aún desconocida, pero actualmente se está asociando con deficiencias en la proliferación y diferenciación de los queratinocitos, con una consecuente infiltración de células inflamatorias, especialmente por linfocitos T, macrófagos y neutrófilos en el área afectada. Se estima que tiene una frecuencia entre el 1-3 % de la población adulta. También se reconoce que se trata de una patología crónica y que pueden estar involucrados factores genéticos en su aparición. Eso sí, es importante destacar que ahora se tiene en cuenta como un síndrome metabólico que no solamente puede afectar a la piel, sino a otros sistemas. De hecho, se afirma que la psoriasis coexiste con otras condiciones sistémicas tales como: eventos cardiovasculares, artritis, enfermedad inflamatoria intestinal, depresión, malignidad, enfermedad pulmonar obstructiva crónica y enfermedad hepática. Por lo anterior la psoriasis más que simplemente aislada, es una enfermedad con compromiso multisistémico. 1,2,3
Teniendo en cuenta la complejidad de esta enfermedad, es necesario prestar atención a las manifestaciones oculares que se pueden derivar de ella. Se estima que el 10 % de los afectados por la psoriasis desarrollan manifestaciones oculares, donde es más probable que se presenten en la psoriasis pustulosa y artropática. En la actualidad se postula que los factores etiológicos primarios que conllevan a la psoriasis, son también los causantes de los hallazgos oculares. Entre las manifestaciones tempranas, las estructuras involucradas principalmente son: conjuntiva, lágrima y glándulas de Meibomio y están asociadas a psoriasis vulgaris leve a moderada. En este sentido, se ha reportado que el compromiso oftálmico de la enfermedad se presenta mayormente en hombres y precede a las lesiones cutáneas características. Ahora bien, se describe una estrecha relación entre el grado de afectación ocular y las placas psoriásicas derivadas del proceso autoinmune; por esta razón, los párpados y la conjuntiva son el blanco primario de lesión ocular; lo anterior, tiene más sentido dado que la psoriasis es principalmente una enfermedad epitelial.2 Ver Figura 1.
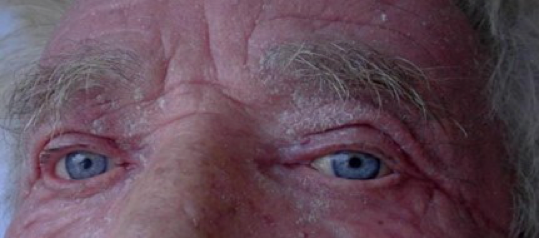
Es el momento de concentrarse en la blefaritis, la cual se le considera el hallazgo ocular más frecuente en pacientes con psoriasis. La sintomatología de ardor y prurito pueden alertar del comienzo de la afección palpebral. Es importante evaluar la presencia de lesiones psoriásicas en los párpados, que estarán acompañadas de eritema y edema palpebral, así como también será posible encontrar lesiones escamosas y costrosas que cubren las pestañas. Al tratarse de una patología crónica, los eventos inflamatorios en los párpados pueden desembocar en daños en la estructura de los mismos como ectropión, alteración en la estructura y disposición de las pestañas como la triquiasis en compañía de madarosis sectorial o generalizada.1,2
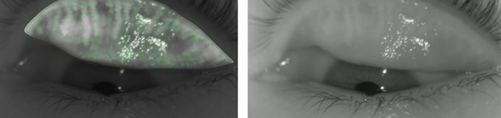
Complementando el compromiso en párpados, también se ha reportado que los pacientes con psoriasis tienen alto riesgo de generar disfunción de glándulas de Meibomio (DGM), en donde la expresión de las glándulas puede tener una viscosidad aumentada y el índice de obstrucción glandular puede ser más elevado. La hipótesis acerca de esta DGM radica en que, en el paciente con psoriasis, los mecanismos inmunitarios generan mayor producción celular con el objetivo de fortalecer el epitelio, en donde la proliferación exagerada, conducirá a un bloqueo del ducto glandular. Adicionalmente, aunque en menor grado, la aparición de las placas psoriásicas se puede extender al margen interno palpebral. Taheri et al., 2021, realizaron un estudio con el fin de determinar las alteraciones en la película lagrimal y en glándulas de Meibomio en pacientes con psoriasis. Como resultados principales se destaca que, aunque algunos pacientes presentaron valores de Schirmer I disminuidos, la altura del menisco lagrimal no se afectó significativamente con respecto al grupo de control. De aquí se deduce que la producción acuosa no se afecta en la psoriasis. Entre tanto, se estableció que en test como el BUT, existían diferencias considerablemente anormales con respecto a los controles. Adicionalmente, estos resultados se correlacionaron con la sintomatología reportada en el OSDI. Finalmente, al evaluar la estructura de las glándulas de Meibomio, se evidenció una frecuencia importante de atrofia glandular en los pacientes con psoriasis. Lo anterior indica la estrecha relación entre la psoriasis y el ojo seco evaporativo por DGM.2,4 Ver Figura 2.
Adicional a las manifestaciones en párpados, también es importante observar que la conjuntivitis es otra afección de la superficie ocular relacionada con la psoriasis, en donde se podrán observar lesiones en placa, demarcadas de color amarillo-rojizo en la conjuntiva tarsal, xerosis en conjuntiva bulbar, y en casos marcados, simbléfaron. 2
Con todo lo anterior, se hace imperioso evaluar la superficie ocular cuidadosamente en los pacientes con psoriasis, para establecer un esquema de manejo, sobre todo del ojo seco y de las manifestaciones consecuentes en la superficie ocular.
REFERENCIAS
1. Rajguru JP, Maya D, Kumar D, Suri P, Bhardwaj S, Patel ND. Update on psoriasis: A review. J Fam Med Prim Care [Internet]. 2020;9(1):169–70. Available from: http://www.jfmpc.com/article.asp?issn=2249-4863;year=2017;volume=6;issue=1;spage=169;epage=170;aulast=Faizi
2. Demerdjieva Z, Mazhdrakova I, Tsankov N. Ocular changes in patients with psoriasis. Clin Dermatol [Internet]. 2019;37(6):663–7. Available from: https://doi.org/10.1016/j.clindermatol.2019.07.029
3. Kose B, Uzlu D, Erdol H. Psoriasis and uveitis. int ophthalmol. 2022;42:2303–10.
4. Taheri AR, Allahyari E, Zeinaly M, Nikandish M. The study of dry eye and meibomian glands in psoriasis. Eur J Ophthalmol. 2021;32(2):853–8.






me parece muy interesante este artículo ya que yo padesco de esta patologia