Departamento Editorial
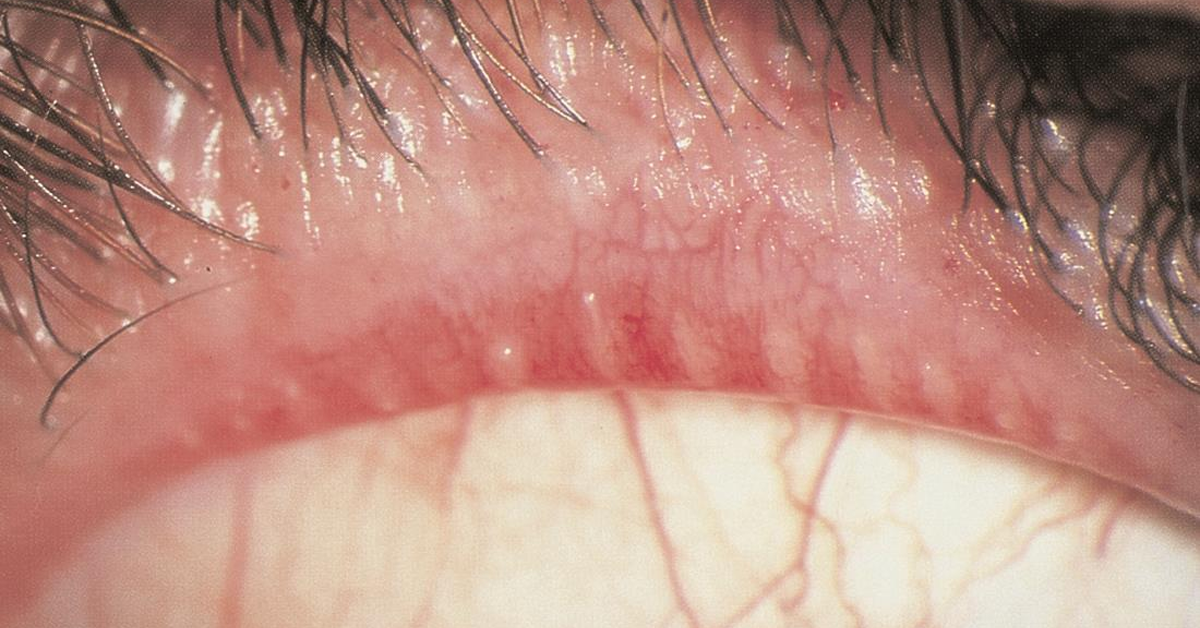
Según la definición de disfunción de glándulas de Meibomio (DGM) emitida por el reporte del taller internacional, se trata de una patología crónica y difusa que puede cursar con obstrucción de los ductos glandulares y/o cambios en la cantidad o calidad de la secreción del meibum, que formará parte de la fase lipídica de la lágrima. Dado su carácter multifactorial, el manejo integral es fundamental para garantizar la recuperación del paciente. Uno de los aspectos principales analizados en este caso es el tratamiento farmacológico con antibióticos y lo que reporta la evidencia al respecto, lo cual permite fortalecer el criterio clínico.1
Antes de abordar específicamente los medicamentos, es fundamental aclarar diversos aspectos. Por ejemplo, es importante determinar si la colonización bacteriana del margen palpebral es la causa directa de la DGM, o si la alteración glandular y la consecuente blefaritis posterior crean un ambiente propicio y vulnerable para la infección microbiana. Lo cierto es que se han identificado procesos en los cuales la presencia de bacterias contribuye a la DGM, como la producción de lipasas y productos tóxicos que afectan el tejido y, por otra parte, la reacción del organismo al aumentar la producción de moléculas inflamatorias como defensa, entre las cuales se destacan las metaloproteinasas de matriz (MMPs). Por lo tanto, al observar que se ha reportado una mayor población bacteriana en pacientes con blefaritis, se ha implementado el uso de antibióticos para tratar la DGM.2,3
Es el momento, entonces, de abordar el uso de las tetraciclinas (TC) para el tratamiento de la DGM. Este medicamento ha demostrado ser útil no solo por sus propiedades bacteriostáticas, sino también por sus efectos antiinflamatorios. Se ha establecido que las TC tienen la capacidad de inhibir la producción de lipasas por parte de las bacterias, así como la liberación de moléculas proinflamatorias como los ácidos grasos libres. De esta manera, se logra controlar la colonización bacteriana y prevenir la exacerbación del cuadro inflamatorio de la DGM.4
Benedetti et al. (2019), al evaluar la eficacia y seguridad del manejo de la DGM con tetraciclina oral, utilizaron un esquema de 4 gramos de doxiciclina oral diaria por 30 días. La dosis se dividió de la siguiente manera: 100 mg dos veces al día por 7 días, seguidos de 100 mg al día durante 21 días.
Como resultado principal, el 33.79 % de los participantes mostraron una mejoría sostenida posterior al tratamiento único, mientras que el 66.21 % requirió más de un tratamiento y el 29.41 % no experimentó mejoría. Se observaron efectos adversos mínimos como reacciones gastrointestinales: náuseas, diarrea, calambres abdominales y pérdida de apetito transitoria. En el grupo en el que se observó mayor efectividad, los participantes experimentaron disminución del enrojecimiento conjuntival y de la tinción corneal. Sin embargo, se resaltó que la TC oral requiere mayor tiempo de tratamiento para ser efectiva. También se subrayó la necesidad de realizar estudios con diseños metodológicos aleatorizados más robustos para obtener mejor evidencia al respecto.5
En cuanto a la azitromicina (AZ), este macrólido tiene una acción más dirigida contra bacterias gran positivas al inhibir la síntesis de proteínas a nivel de la subunidad 50S. Además, se han descrito propiedades antiinflamatorias atribuidas a la reducción de la expresión y liberación de citoquinas proinflamatorias como el factor nuclear kappa B, las interleuquinas (IL-6, IL-8, IL-18), el factor de necrosis tumoral TNF-α y la metaloproteinasa de matriz MMP-9, entre otros. Por otro lado, se afirma que la azitromicina puede influir en la actividad de los neutrófilos y fagocitos, potenciando la inmunidad antibacteriana corporal. En estudios experimentales, la AZ ha demostrado la capacidad de estimular la fosfolipidosis mediante la acumulación de colesterol, lípidos neutrales y lisosomas, lo que sugiere su capacidad de restauración del meibum.4
Estudios han mostrado que la aplicación tópica de azitromicina al 1.5 % durante 30 días puede producir mejoras significativas en los síntomas y signos clínicos de la enfermedad, aunque también se ha informado que tal mejoría no se mantiene a los 3 meses de seguimiento. La discusión en este tema continúa, porque también hay investigaciones que sugieren que la AZ si puede extender su efectividad hasta 3 meses después del tratamiento. En relación con esto, Benedetti et al. (2019), señalan un beneficio adicional del uso de la AZ oral (1.25 g en 5 días) en el sentido de que se requiere un periodo de tratamiento más corto para obtener buenos resultados, lo que reduce el riesgo de efectos adversos. A partir de este punto, surge nuevamente la necesidad de realizar más investigaciones dada la heterogeneidad de los proyectos.5,6
Tao et al. (2020), en una revisión sistemática sobre el uso de AZ en el tratamiento de DGM, concluyen que tanto el uso de AZ oral como tópica es una buena opción en el manejo de la enfermedad, ya que mejoran los síntomas, signos clínicos y aumenta la estabilidad de la película lagrimal. Además, también concluyen que existe una tendencia hacia una superioridad de la AZ tópica en comparación con el uso de la doxiciclina oral e incluso en comparación con el uso de la doxiciclina para mejorar la calidad lagrimal a corto plazo.7 Todo parece indicar que el uso de TC y AZ en un esquema de tratamiento para la DGM es seguro y viable. Sin embargo, es importante tener en cuenta la prudencia necesaria al utilizar antibióticos y la importancia de realizar más investigaciones que aporten una mayor evidencia científica en este campo.
REFERENCIAS
1. Daniel Nelson J, Shimazaki J, Benitez-del-Castillo JM, Craig J, McCulley JP, Den S, et al. The international workshop on meibomian gland dysfunction: Report of the definition and classification subcommittee. Investig Ophthalmol Vis Sci. 2011;52(4):1930–7.
2. Sabeti S, Kheirkhah A, Yin J, Dana R. Management of Meibomian Gland Dysfunction: A Review. Surv Ophthalmol [Internet]. 2019;1–13. Available from: https:// doi.org/10.1016/j.survophthal.2019.08.007
3. Sharma B, Soni D, Saxena H, Stevenson LJ, Karkhur S, Takkar B, et al. Impact of corneal refractive surgery on the precorneal tear film. Indian J Ophthalmol [Internet]. 2020;68(2):2804–11. Available from: www.ijo.in
4. Sabeti S, Kheirkhah A, Yin J, Dana R. Management of Meibomian Gland Dysfunction : A Review. Surv Ophthalmol [Internet]. 2019; Available from: https://doi. org/10.1016/j.survophthal.2019.08.007
5. Benedetti G De, Vaiano AS. Original Article Oral azithromycin and oral doxycycline for the treatment of Meibomian gland dysfunction : A 9 ‑ month comparative case series. Indian J Ophthalmol. 2019;67:464–71.
6. Lam PY, Shih K, Fong PY, Chan TCY, AlexLap-KiNg, Jhanji V, et al. A Review on Evidence-Based Treatments for Meibomian Gland Dysfunction. Eye Contact Lens. 2020;46(1). 7. Tao T, Tao L. Systematic review and meta-analysis of treating meibomian gland dysfunction with azithromycin. Eye [Internet]. 2020;34(10):1797–808. Available from: http://dx.doi.org/10.1038/s41433-020-0876-2